Причины и провоцирующие факторы
Главной причиной возникновения астмы являются аллергены. К наиболее распространенным из них относятся пыль, шерсть домашних животных, пух, а также определенные продукты питания и растительные компоненты. Астму могут также спровоцировать бытовые химикаты, медикаменты и парфюмерные средства.
Аллергенами служат продукты жизнедеятельности животных и патогенные микроорганизмы. Чувствительность организма к этим веществам возрастает при постоянном воздействии раздражителей. Генетическая предрасположенность, частые стрессы, депрессии и простудные заболевания также могут способствовать развитию астмы.
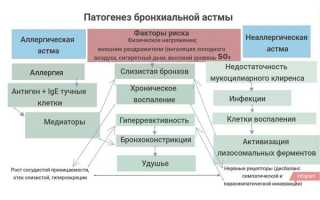
Врачи отмечают, что бронхиальная астма может проявляться в различных формах, каждая из которых имеет свои причины и симптомы. Аллергическая астма часто связана с воздействием аллергенов, таких как пыльца, шерсть животных или плесень. Симптомы включают свистящее дыхание, кашель и одышку. Неаллергическая астма может быть вызвана физической нагрузкой, холодным воздухом или стрессом. Лечение включает использование ингаляторов, которые помогают расширить бронхи, а также противовоспалительных препаратов. Важно, чтобы пациенты проходили регулярные обследования и следовали рекомендациям врачей для контроля заболевания и предотвращения обострений.

Виды бронхиальной астмы
Бронхиальная астма классифицируется по различным критериям, включая причины возникновения, степень тяжести и течение заболевания. Рассмотрим основные фенотипы:
-
Аллергическая астма. Этот тип заболевания легко выявляется и чаще всего встречается у детей. Он связан с наличием аллергии у пациента или его родителей в анамнезе. У людей с данным фенотипом наблюдается иммунное воспаление в бронхах. Наиболее эффективным методом лечения являются кортикостероиды.
-
Неаллергическая астма. Эта форма заболевания чаще встречается у взрослых и не имеет наследственной предрасположенности или аллергии в анамнезе. Воспаление в бронхах характеризуется нейтрофильно-эозинофильным и малогранулоцитарным типом. Возможны сочетания с другими формами астмы.
-
Астма, связанная с ожирением. Этот тип наблюдается у людей с избыточным весом и проявляется тяжелыми приступами удушья, частой одышкой и кашлем. Изменения в бронхах обусловлены аллергией и воспалением средней степени тяжести. Лечение начинается с коррекции питания и эндокринных нарушений.
-
Возрастная астма (с запоздалым развитием). Этот тип чаще всего диагностируется у пожилых людей, преимущественно у женщин.
-
Астма с констрикцией дыхательных путей. При этой форме в бронхах происходят необратимые изменения из-за их перестройки, и симптомы не поддаются контролю. Лечение данной формы астмы представляет собой сложную задачу, и пациенту требуется постоянное наблюдение.
По степени тяжести астма делится на два основных типа. Эпизодическая (интермиттирующая) астма характеризуется тем, что симптомы проявляются не чаще одного раза в неделю, а приступы короткие и редкие. Персистирующая астма имеет постоянный характер и подразделяется на три степени:
- легкая (симптомы возникают 1 раз в месяц, реже – 1 раз в неделю);
- средняя (приступы происходят ежедневно);
- тяжелая (симптомы становятся постоянными, нарушения дыхания наблюдаются несколько раз в день).
Астма может быть нестабильной (с обострениями) или стабильной (в период ремиссии), а также частично или полностью контролируемой, либо неконтролируемой. Стадия заболевания определяется по одной из четырех степеней, основываясь на частоте приступов:
- первая – не чаще 1 раза в неделю и 2 раз в месяц;
- вторая – приступы возникают еженедельно, обычно ночью, от 2 раз в месяц;
- третья – ежедневные приступы в любое время, чаще 1 раза в неделю;
- четвертая – несколько приступов ежедневно, с частыми ночными обострениями.
При установлении диагноза учитываются все пункты из классификаций.
| Вид бронхиальной астмы | Причины | Симптомы | Лечение |
|---|---|---|---|
| Аллергическая астма | Аллергены (пыльца, пыль, шерсть животных, пищевые продукты) | Кашель, одышка, свистящее дыхание, чувство стеснения в груди, заложенность носа, чихание, слезотечение | Избегание аллергенов, медикаментозная терапия (ингаляционные глюкокортикоиды, бета-2-агонисты, лейкотриеновые модификаторы), аллерген-специфическая иммунотерапия (АСИТ) |
| Неаллергическая астма | Инфекции дыхательных путей, физическая нагрузка, холодный воздух, стресс, лекарственные препараты (аспирин, бета-блокаторы) | Кашель, одышка, свистящее дыхание, чувство стеснения в груди | Медикаментозная терапия (ингаляционные глюкокортикоиды, бета-2-агонисты, кромоны), избегание провоцирующих факторов |
| Смешанная астма | Комбинация аллергических и неаллергических факторов | Кашель, одышка, свистящее дыхание, чувство стеснения в груди, симптомы могут варьироваться в зависимости от преобладающего фактора | Комбинированная терапия, включающая избегание аллергенов и медикаментозное лечение, подобранное индивидуально |
| Аспириновая астма | Чувствительность к аспирину и другим нестероидным противовоспалительным препаратам (НПВП) | Кашель, одышка, свистящее дыхание, чувство стеснения в груди, полипы в носу | Избегание аспирина и других НПВП, медикаментозная терапия (ингаляционные глюкокортикоиды, лейкотриеновые модификаторы, моноклональные антитела) |
Симптомы
Основные признаки астмы включают затрудненное дыхание, хрипы и свист. В начале заболевания наблюдаются кратковременные эпизоды, часто сопровождающиеся ощущением сжатия в груди. Ночью кашель усиливается. Приступы могут быть вызваны простудами, аллергическими реакциями или приемом определенных медикаментов. Ухудшение состояния часто происходит на фоне физического перенапряжения, стресса или загрязненного воздуха.
Приступы удушья развиваются поэтапно. На стадии предвестников симптомы наиболее выражены у пациентов с инфекционно-аллергической астмой, проявляясь постоянным чиханием и обильными водянистыми выделениями из носа.
Следующий этап — период обострения, который может начаться внезапно. В этот момент пациенты ощущают сильное сжатие в груди, что затрудняет дыхание. Вдохи становятся короткими и резкими, а выдохи — шумными и длительными. Дыхание сопровождается хрипами, а кашель становится постоянным, с трудноотделяемой вязкой мокротой.
Во время приступа больной, как правило, предпочитает сидеть, слегка наклонившись вперед или опираясь на колени локтями. Лицо может выглядеть отечным, а вены на шее заметно набухают. В тяжелых случаях приступа в работу включаются дополнительные мышцы, помогающие преодолеть сопротивление при выдохе. В процессе обратного развития мокрота постепенно отхаркивается, хрипы уменьшаются, и приступ затихает.
Бронхиальная астма — это хроническое заболевание, которое вызывает значительное беспокойство у пациентов и их близких. Люди часто обсуждают различные виды астмы, отмечая, что аллергическая форма, связанная с реакцией на пыльцу, пыль или шерсть животных, является наиболее распространенной. Симптомы, такие как одышка, свистящее дыхание и кашель, могут проявляться в разное время года, что делает жизнь пациентов сложной. Многие делятся опытом лечения, подчеркивая важность индивидуального подхода: одни находят облегчение в ингаляторах, другие — в противовоспалительных препаратах. Также часто упоминается о необходимости избегать триггеров, таких как табачный дым и сильные запахи. Важно, чтобы пациенты работали в тесном сотрудничестве с врачами для выбора оптимальной стратегии лечения и контроля заболевания.

Диагностика
Если у вас есть подозрения на бронхиальную астму, важно обратиться к терапевту. Врач выслушает ваши жалобы и выяснит, когда и как часто возникают приступы удушья и кашля. Признаками заболевания могут быть хрипы и свисты при дыхании, а также одышка даже после легкой физической активности.
При астме часто наблюдаются ночной кашель и ощущение тяжести в груди, особенно если симптомы проявляются в запыленных помещениях или после контакта с шерстью животных. Для более точной диагностики применяются различные инструментальные методы:
- Спирометрия. Это основной и простой метод для оценки степени тяжести заболевания и типа астмы.
- Пикфлоуметрия. Этот метод измеряет скорость выдоха с помощью специального устройства. Измерения проводятся утром, до приема лекарств, и вечером. Результаты фиксируются в течение 2-3 недель, после чего делаются окончательные выводы.
- Оценка функции бронхов. Гиперактивность бронхов является важным показателем. Для этого проводят специальные тесты с использованием гистамина или метахолина, а также с физической нагрузкой.
- Ингаляционный тест. Для его проведения используется небулайзер, и процедура осуществляется под наблюдением аллерголога. Если есть противопоказания, тест может быть заменен на другую методику.
Кроме того, обязательно проводится тестирование на наличие возможных аллергий. Пациент может не подозревать о своих аллергических реакциях. Однако тестирование на коже имеет определенные противопоказания, которые необходимо учитывать.
Лечение астмы
Все формы бронхиальной астмы поддаются эффективному лечению, и специалисты часто достигают длительной и стабильной ремиссии. Для этого необходим постоянный мониторинг состояния дыхательной системы, а медикаменты должны быть всегда под рукой. Поэтому применяются препараты как для регулярного, так и для периодического использования.
Пациенты переводятся на специальное питание, чтобы исключить возможные аллергены. Если известны факторы, провоцирующие приступы удушья, их следует устранить из окружения больного (например, домашних животных, бытовую химию, работу на вредных производствах и т.д.). Для купирования приступов применяются:
- «Теофиллин»;
- антихолинергические и комбинированные средства;
- β-адреномиметики короткого действия.
В качестве поддерживающей терапии используются:
- антитела к иммуноглобулину Е;
- теофиллины длительного действия;
- глюкокортикостероиды;
- антилейкотриеновые препараты;
- комбинации глюкокортикостероидов и β2-агонистов длительного действия.
Для быстрого облегчения приступов пациент должен всегда иметь при себе аэрозольные ингаляторы. В домашних условиях можно использовать порошковые ингаляторы и небулайзеры. Поскольку бронхиальная астма является хроническим заболеванием, лечение должно продолжаться на протяжении всей жизни с возможностью корректировки при необходимости.

Упражнения при астме
При астме дополнительным методом лечения могут быть физические упражнения. Они укрепляют организм, уменьшают частоту приступов, восстанавливают дыхание и облегчают кашель. Рекомендуется выполнять упражнения три раза в неделю по 30 минут. Каждое упражнение следует повторять 5-6 раз. Занятия лучше проводить на свежем воздухе или в хорошо проветриваемом помещении.
Комплекс упражнений на первые три дня (все, кроме последнего, выполняются в сидячем положении):
- Вдохните через нос, выдохните ртом.
- Медленно втяните воздух. Поднимите руку, задержите дыхание на 2-3 секунды. Плавно выдохните и опустите руку.
- Сядьте на край стула, положите руки на колени. Сгибайте и разгибайте стопы и кисти.
- Оперитесь спиной о спинку стула. Медленно и глубоко вдохните, затем плавно выдохните и задержите дыхание на 2-3 секунды.
- При приступе кашля сильно нажмите руками на грудную клетку.
- Встаньте, вытяните руки вдоль тела. Медленно вдыхайте, поднимая плечи, и опускайте их на плавном выдохе.
Комплекс упражнений, начиная с 4 дня (выполнять ежедневно):
- Спокойно дышите в течение 40 секунд, постепенно увеличивая продолжительность выдоха.
- Стоя, на вдохе сжимайте кулаки, на выдохе поднимайте их к плечам.
- Глубоко вдохните, плавно выдыхая, подтягивайте ногу к животу.
- Выставьте руки вперед ладонями вверх. Одну руку отведите в сторону, поворачиваясь за ней, вдыхайте, на обратном пути делайте выдох.
- Сядьте с прямой спиной и наклоняйтесь в разные стороны, выдыхая, а на подъеме – вдыхая.
- Встаньте, расставьте ноги на ширину плеч, руки положите на пояс. Сделайте медленный глубокий вдох, на выдохе сведите локти вместе.
- Встаньте прямо, медленно вдохните. Затем, плавно выдыхая, садитесь на стул.
- Встаньте, расставьте ноги на ширину плеч, руки опустите к бедрам. Глубоко вдохните, на выдохе наклонитесь вперед.
- Лягте, медленно выдыхая, поднимите правую руку, опуская ее на выдохе. Затем повторите для левой руки, а затем для каждой ноги.
Йога также является эффективным методом лечения астмы. Асаны улучшают кровообращение, увеличивают объем легких и уменьшают симптомы и частоту приступов. В йоге много упражнений, которые можно выбрать по своему вкусу, и их стоит дополнить дыхательными практиками и медитацией.
Дыхательная гимнастика
В качестве дополнительного метода терапии используется дыхательная гимнастика, однако она не заменяет медикаментозное лечение. Рекомендуется заниматься гимнастикой утром и вечером. Начните с 8 повторений, постепенно увеличивая их до 16. Лежа или после сна (упражнения выполняются на выдохе) согните ноги в коленях и подтяните их к груди.
Комплекс упражнений в сидячем положении:
- Вдыхайте ртом, выдыхайте через ноздри, поочередно зажимая каждую из них.
- Втяните воздух носом, затем медленно выдохните через губы, свернутые в трубочку.
- Закройте одну ноздрю, глубоко вдохните, затем зажмите другую и сделайте полный выдох.
- Каждый день надувайте воздушные шарики.
- Положите руки на колени, глубоко вдохните через нос, затем на выдохе разведите руки в стороны, поднимая согнутую в колене ногу.
- Вдыхайте через соломинку, выдыхайте в емкость с водой.
- Резко вдохните и задержите дыхание на 3-4 секунды, выдыхая, произносите звук «З», на следующем повторе – «Ш».
Комплекс упражнений в стоячем положении:
- Встаньте на носочки, вытяните руки над головой, соединяя ладони. Затем резко выдохните и имитируйте удар топора, как будто колете дрова.
- Сделайте глубокий медленный вдох, поднимая плечи. Затем плавно выдохните, опуская плечи и произнося «кха».
- Глубоко вдохните носом, одновременно надувая живот. Затем резко выдохните, втягивая живот и держа руки на поясе.
- Встаньте на носочки и на вдохе наклонитесь вперед, раскинув руки в стороны. Выдыхая, резко обнимите плечи, стараясь коснуться лопаток. Затем на выдохе разведите руки в стороны и снова выполните «обнимашки». Вдохните и выпрямитесь.
- Положите ладони на грудь и медленно надавливайте на них, произнося звуки «брррх», «пффф», «дрррох», «ррр», «брррох».
Тем не менее, существуют противопоказания для выполнения дыхательной гимнастики. Не следует заниматься при кашле, в душных помещениях, а также в сухую и жаркую погоду. Упражнения не выполняются сразу после приступа, при наличии инфекции или плохом самочувствии.
Виды бронхиальной астмы — осложнения
Если при диагностировании астмы не начать лечение вовремя или неправильно выбрать терапевтический подход, это может привести к множеству осложнений:
- нарушения в работе нервной и эндокринной систем;
- ателектаз и пневмосклероз легких;
- подкожная и интерстициальная эмфизема;
- легочное сердце;
- спонтанный пневмоторакс;
- острая дыхательная и сердечная недостаточность.
Лекарственные средства для терапии астмы могут негативно влиять на желудочно-кишечный тракт, способствуя возникновению гастрита, язв и кровотечений. Возможны также осложнения со стороны головного мозга, такие как беттолепсия и гипоксия. У женщин с ослабленными тазовыми мышцами может произойти выпадение матки. Спастический кашель может привести к повышению внутриутробного давления, а также к недержанию мочи и кала.
Осложнения могут возникать и при резком снижении дозы препаратов, поэтому отмену лекарств следует проводить постепенно. Также осложнения могут быть следствием передозировки. Важно строго следовать рекомендациям врачей, особенно если пациент использует аэрозольный ингалятор. При учащении приступов необходимо немедленно обратиться за медицинской помощью.
Когда оформляют инвалидность
Не все формы бронхиальной астмы приводят к инвалидности, и легкие случаи не требуют ее оформления.
Решение об инвалидности принимается только при стойком и серьезном нарушении дыхательной функции, которое существенно ухудшает качество жизни. Диагноз должен сохраняться не менее полугода.
Инвалидность может быть оформлена, если астму невозможно контролировать или контроль осуществляется лишь частично. Важно учитывать случаи экстренной госпитализации и наличие сопутствующих заболеваний, которые могут осложнить течение астмы.
При установленном диагнозе пациенту необходимо всегда иметь при себе ингалятор для быстрого снятия приступов. В других случаях терапевтический подход подбирается индивидуально. Госпитализация требуется только в крайних ситуациях, когда состояние пациента критическое.
Елена Богданова, врач-нутрициолог, тренер по здоровому образу жизни
Вопрос-ответ
Какие виды бронхиальной астмы бывают?
Бронхиальная астма делится на несколько видов, включая аллергическую (индукцию которой вызывают аллергены, такие как пыльца, пыль и шерсть животных), неаллергическую (которая может быть спровоцирована стрессом, физической нагрузкой или инфекциями), астму, связанную с аспирином и другими нестероидными противовоспалительными препаратами, а также астму, возникающую в результате воздействия профессиональных факторов. Также выделяют астму по степени тяжести: легкую, умеренную и тяжелую.
Каковы причины бронхиальной астмы?
Чаще всего это пыльца растений, шерсть животных, пищевые продукты, домашняя пыль, грибки плесени, косметические препараты и бытовая химия. Встречается и непереносимость лекарственных препаратов. Например, существует аспириновая астма, появляющаяся после приема аспирина и других жаропонижающих средств.
Каковы симптомы бронхиальной астмы?
Бронхиальная астма (БА) — это заболевание, характеризующееся хроническим воспалением дыхательных путей, наличием респираторных симптомов, таких как свистящие хрипы, одышка, заложенность в груди и кашель, которые варьируют по времени и интенсивности и проявляются вместе с обструкцией (сужением) дыхательных путей.
Как проявляется астма на начальной стадии?
Проявляется он непрекращающимся чиханием и обильными выделениями водянистого характера из дыхательных путей. На этом этапе развития приступа бронхиальной астмы пациент испытывает ощущение стеснения в груди и не может свободно дышать. Каждый акт дыхания сопровождается громкими хрипами со свистом.
Советы
СОВЕТ №1
Изучите свои триггеры. Понимание факторов, которые могут вызвать обострение астмы, таких как аллергены, холодный воздух или физическая нагрузка, поможет вам лучше контролировать свое состояние и избегать потенциально опасных ситуаций.
СОВЕТ №2
Регулярно посещайте врача. Консультации с аллергологом или пульмонологом помогут вам получить актуальную информацию о вашем состоянии, а также скорректировать лечение в зависимости от изменений в симптомах или образе жизни.
СОВЕТ №3
Следите за своим лечением. Важно строго соблюдать предписания врача и не пропускать приемы лекарств. Используйте ингаляторы и другие препараты в соответствии с рекомендациями, чтобы минимизировать риск обострений.
СОВЕТ №4
Ведите дневник симптомов. Записывайте частоту и интенсивность приступов, а также возможные триггеры. Это поможет вам и вашему врачу лучше понять ваше состояние и адаптировать план лечения.